Όλοι γνωρίζουν ότι σκοπός της μαστογραφίας σε ασυμπτωματικές γυναίκες είναι η πρώιμη διάγνωση του καρκίνου. Αυτό επιτυγχάνεται με την ανάδειξη ενός μη ψηλαφητού καρκίνου μικρού μεγέθους ή αποτιτανώσεων που μπορεί να αντιστοιχούν σε μη διηθητικό καρκίνο του μαστού (DCIS).
Η μαστογραφία, ακόμη, μπορεί να εντοπίσει ύποπτες αλλοιώσεις της αρχιτεκτονικής του μαζικού αδένα ή σκιάσεις μικρού μεγέθους στο βάθος του μαστού, κοντά στο θωρακικό τοίχωμα. Βέβαια, πάντα υπάρχει ο κίνδυνος της υπερδιάγνωσης...

Η Ψηφιακή Μαστογραφία ανιχνεύει όγκους που έχουν μέγεθος 1,1 εκατοστά, ενώ με την συστηματική αυτοεξέτασηανιχνεύονται όγκοι πάνω από 2,1 εκατοστά. Βέβαια η μαστογραφία έχει και ακτινοβολία που είναι επικίνδυνη. Η ψηφιακή μαστογραφία με μηχανήματα τελευταίας τεχνολογίας χρησιμοποιεί πολύ μικρή δόση ακτινοβολίας < από 300 mrad ή 3mGy για κάθε μαστό για Face και Profil προβολές. Όταν κάνετε μαστογραφία σε κάποιο διαγνωστικό κέντρο βεβαιωθείτε για την ποιότητα των μηχανημάτων... Μην ντρέπεστε και ρωτήστε για τον τύπο μηχανήματος που χρησιμοποιεί το κέντρο γα την μαστογραφία, ώστε να ελέγξετε το ποσό της ακτινοβολίας που θα πάρετε.
Ο προληπτικός έλεγχος των ασυμπτωματικών γυναικών πρέπει να γίνεται ως εξής:
- Η πρώτη μαστογραφία αναφοράς γίνεται μεταξύ 35-39 ετών και κάθε ένα έως δύο χρόνια μεταξύ 40 και 50 ετών και κάθε χρόνο μετά τα 50 έτη σε συνδυασμό πάντα με άλλο συμπληρωματικό έλεγχο.
- Η εξέταση πρέπει να γίνεται από την 7η μέχρι την 13η μέρα του κύκλου σε γυναίκες αναπαραγωγικής ηλικίας.
- Η απόφαση για το πόσο συχνά μια γυναίκα πρέπει να κάνει μαστογραφία πρέπει να γίνεται εξατομικευμένα ανάλογα με το ιστορικό και την κλινική εξέταση.
Υπάρχει ένα 12% των καρκίνων του μαστού που δεν απεικονίζονται στην μαστογραφία... Αυτό συμβαίνει γιατί η μαστογραφία έχει χαμηλή ευκρίνεια και ευαισθησία σε πολύ πυκνούς και νεανικούς μαστούς. Επίσης, όταν θα κάνετε τη μαστογραφία ο τεχνικός μπορεί να μην έχει τοποθετήσει καλά τους μαστούς και η θέση του καρκίνου μπορεί να μην περιλαμβάνεται στο πεδίο της μαστογραφίας.
Τέλος, κάποιες μορφές καρκίνου, όπως ο φλεγμονώδης και ο καρκίνος Paget της θηλής δεν δίνουν μαστογραφικά ευρήματα.
Μια μαστογραφία ποτέ δεν είναι αρκετή για την πρώιμη διάγνωση του καρκίνου. Απαιτείται και κλινική εξέταση και επιπρόσθετες εξετάσεις.
Η μαστογραφία διαβάζεται συγκριτικά σε σχέση με παλαιότερες μαστογραφίες προηγούμενων ετών και συγκρίνοντας τον ένα με τον άλλο μαστό, για να παρατηρηθεί ευκολότερα η ανάδειξη νέων στοιχείων και η τυχόν μεταβολή στην απεικόνιση παλαιότερων. Επίσης, πολύ χρήσιμη είναι η ανάδειξη της σταθερότητας επί πολλά έτη, των ιδιομορφιών στην ανάπτυξη και απεικόνιση του μαζικού αδένα, κάτι που θα απομακρύνει από την υποψία ανάπτυξης κακοήθειας. Τέλος, η σύγκριση του ενός με τον άλλο μαστό είναι χρήσιμη, γιατί οι μαστοί έχουν, συνήθως, συμμετρική ανάπτυξη.
Η μαστογραφία πρέπει πάντοτε να διαβάζεται συγκριτικά σε σχέση με παλαιότερες προηγούμενων ετών και συγκρίνοντας τον ένα μαστό με τον άλλο. Η μαστογραφία αξιολογείται με το σύστημα BI-RADS-Breast Imaging Reporting and Database System για να κωδικοποιηθεί το διαγνωστικό αποτέλεσμα της μαστογραφίας.
Η κατηγοριοποίηση κατά BI-RADS 0: Είναι απαραίτητη πρόσθετη απεικονιστική εκτίμηση
1: Αρνητική
2: Καλοήθη ευρήματα
3: Πιθανά καλοήθη ευρήματα, αλλά συνιστάται επαναξιολόγηση σε σύντομο χρονικό διάστημα
4: Ύποπτη ανωμαλία για κακοήθεια
5: Υψηλή πιθανότητα κακοήθειας, και απαιτείται εξατομικευμένη αντιμετώπιση
6: Επιβεβαιωμένη κακοήθεια
Η ταξινόμηση της μαστογραφικής απεικόνισης του μαζικού αδένα κατά Wolfe
N1: Μαστοί λιπώδεις και υπάρχει μεγάλη ευκρίνεια και αξιοπιστία διάγνωσης
P1: Αδενικό στοιχείο στο μαστό σε έκταση μικρότερη από το 1/3 της περιοχής του μαστού
P2: Αδενικά στοιχεία στο μαστό σε έκταση μεγαλύτερη από το 1/3 του μαστού, αλλά λιγότερο από τα 2/3 του μαστού
DY: Μαστοί δυσπλαστικοί και υπάρχουν οζώδεις σκιάσεις σε όλη την έκταση του μαζικού αδένα.
Η ευκρίνεια και κατά συνέπεια η αξιοπιστία της μαστογραφίας είναι σχετικά μικρότερη από ότι στις άλλες κατηγορίες. Να ζητάτε πάντα από το διαγνωστικό κέντρο στο οποίο κάνετε την μαστογραφία την κατηγοριοποίηση BI-RADS και την ταξινόμηση κατά Wolf. Η αξιοπιστία μιας Μαστογραφίας εξαρτάται από τη σωστή τοποθέτηση του μαστού στο μαστογράφο, από την ιδανική δόση ακτινοβολίας για τη συγκεκριμένη πυκνότητα μαστού, ώστε να υπάρχει η μεγαλύτερη δυνατή ευκρίνεια, από την καλή εμφάνιση στο εμφανιστήριο των φιλμς της μαστογραφίας, από την ποιότητα του μαζικού αδένα, από την ανάγνωση της μαστογραφίας από ειδικό και αν απαιτείται και ειδικό διαφανοσκόπιο και φυσικά από τη σωστή εκτίμηση και τη σωστή ερμηνεία των αποτελεσμάτων από ειδικό.
Όσον αφορά την ποιότητα των μαστών οι μαστοί με λιπώδη εμφάνιση (Ν1) φαίνονται καλύτερα στη μαστογραφία από ότι οι δυσπλαστικοί μαστοί (DY) που έχουν έντονες σκιάσεις, καθώς και οι μαστοί με μεγάλη ανάπτυξη των στοιχείων του αδένα, όπως σε γυναίκες νέες, κάτω των 35 ετών. Να εμπιστεύεστε διαγνωστικά κέντρα και ιατρούς που έχουν εμπειρία στην εκτίμηση και ερμηνεία των αποτελεσμάτων.
Μην διστάσετε να ζητήσετε δεύτερη γνώμη. Υπερηχογράφημα μαστού πρέπει να γίνεται ταυτόχρονα με την μαστογραφία και αυτό ελέγχει με μεγάλη ακρίβεια τις υποθηλαίες βλάβες, κάνει διάκριση ανάμεσα στις κυστικές και συμπαγείς βλάβες που δεν ψηλαφούνται, αλλά ανευρίσκονται στη μαστογραφία, ελέγχει καλά τις ψηλαφητές μάζες σε νέες γυναίκες, σε γυναίκες με πυκνούς μαστούς και σε έγκυες γυναίκες και κάνει εκτίμηση των λεμφαδένων μασχάλης σε γυναίκες με καρκίνο του μαστού.
Το υπερηχογράφημα αποτελεί συμπληρωματική εξέταση της μαστογραφίας. Υπάρχει και έγχρωμο υπερηχογράφημα μαστού που ελέγχει την αγγείωση.
Η εξέταση πρέπει να γίνεται από την 7η μέχρι την 13η μέρα του κύκλου σε γυναίκες αναπαραγωγικής ηλικίας.
Να κάνετε πάντοτε υπερηχογράφημα μαστών μαζί με τη μαστογραφία.
Χαρακτηριστικά καλοήθειας στο υπερηχογράφημα μαστού:
- Στρογγυλό ή ωοειδές σχήμα
- Περιγεγραμμένα όρια
- Παρουσία κάψας
- Η προσθιοπίσθια διάμετρος είναι μικρότερη από την εγκάρσια
- Υπερηχογένεια
- Υπάρχουν λιγότερες από 3 λοβώσεις
- Υπάρχει μονήρης αγγειακός πόλος
Χαρακτηριστικά κακοήθειας στο υπερηχογράφημα μαστού:
- Ανώμαλα όρια
- Ύπαρξη προσεκβολών
- Μικρολοβώδες σχήμα
- Η προσθιοπίσθια διάμετρος είναι μεγαλύτερη από την εγκάρσια
- Υπάρχει υποηχογένεια
- Υπάρχουν περισσότερες από 3 λοβώσεις
- Υπάρχουν πολλαπλοί αγγειακοί πόλοι
- Υπάρχουν πολλαπλά αγγεία με οφιοειδή πορεία
Η ψηφιακή μαστογραφία είναι πολύ καλύτερη από τη συμβατική, γιατί ο χρόνος της εξέτασης είναι μικρότερος, η ανάλυση γίνεται μέσω ηλεκτρονικού υπολογιστή, οπότε υπάρχει καλύτερη φωτεινότητα, αντίθεση και μεγέθυνση, γίνεται ηλεκτρονική καταγραφή και αποθήκευση των εικόνων και υπάρχει δυνατότητα μελλοντικής ανάκλησης των εικόνων για σύγκριση.
Όμως και η ψηφιακή μαστογραφία έχει ακτινοβολία Χ, έχει υψηλότερο κόστος, μεγαλύτερη διάρκεια συνολικής εξέτασης και απαιτείται ειδική εκπαίδευση. Να κάνετε, πάντα, καλύτερα, ψηφιακή μαστογραφία Η μαγνητική μαστογραφία ή μαγνητική τομογραφία μαστών γίνεται με ενδοφλέβια έγχυση σκιαγραφικής ουσίας που είναι χηλική ένωση γαδολινίου και χορηγείται σε δόση 0,2 mmol/kgr σωματικού βάρους.
Η εξέταση πρέπει να γίνεται από την 7η μέχρι την 13η μέρα του κύκλου σε γυναίκες αναπαραγωγικής ηλικίας. Εξετάζεται η μορφολογία των εστιών πρόσληψης της σκιαγραφικής ουσίας, δηλαδή η έκταση της εστίας πρόσληψης, το σχήμα και το περίγραμμα της παθολογικής περιοχής, η τυχόν παρουσία διαφραγμάτων, η περιφερικά εντονότερη σκιαγραφική ενίσχυση και η καμπύλη μεταβολή της έντασης του σήματος μετά την έγχυση του σκιαγραφικού.
Η μαγνητική μαστογραφία δεν είναι κατάλληλη για διάγνωση του DCIS (μη διηθητικός καρκίνος μαστού) γιατί το πορογενές καρκίνωμα in situ δεν προσλαμβάνει το σκιαγραφικό ή το προσλαμβάνει με ποικίλους διαφορετικούς τρόπους. Η ευαισθησία για το DCIS είναι 50-95% ενώ για το διηθητικό είναι 98-99,5% και η ειδικότητα για το DCIS είναι 30-90% (μεγάλο εύρος διακύμανσης).Σε εγκυμοσύνη, γαλουχία, φλεγμονή μαστού και σε αποτιτανώσεις η μαγνητική μαστογραφία δεν είναι διαγνωστική.
Χαρακτηριστικά καλοήθειας στην μαγνητική μαστογραφία:
- Σαφώς περιγεγραμμένες και ομαλού σχήματος εστίες πρόσληψης του σκιαγραφικού (ινοαδενώματα, ινοαδένωση)
- Αμελητέα έως μέτρια σκιαγραφική ενίσχυση και αργή πρόσληψη της σκιαγραφικής ουσίας (Προσοχή! Τα αγγειοβριθή αδενώματα και η σκληρυντική αδένωση σε γυναίκες μικρής ηλικίας μπορεί να παρουσιασθούν με μεγάλου βαθμού σκιαγραφική ενίσχυση και γρήγορη πρόσληψη της σκιαγραφικής ουσίας και είναι αδύνατη η διαφορική διάγνωση με τον καρκίνο)
Χαρακτηριστικά κακοήθειας στην μαγνητική μαστογραφία:
- Εστίες έντονης πρόσληψης του σκιαγραφικού και περιφερική δακτυλοειδή ενίσχυση
- Αύξηση της έντασης του σήματος περισσότερο από 100% της αρχικής τιμής και πρώιμη προσέγγιση της μέγιστης σκιαγραφικής ενίσχυσης, με κορύφωση της έντασης του σήματος πριν από το 3ο λεπτό και μετά ταχεία έκπλυση του σκιαγραφικού (95% διηθητικός καρκίνος μαστού)
- Ασαφές περίγραμμα εστιών και ανώμαλο σχήμα
- Σκιαγραφική ενίσχυση κατά μήκος γαλακτοφόρων πόρων
Πότε πρέπει να γίνεται μαγνητική μαστογραφία
- Σε ασθενείς υψηλού κινδύνου, όπως σε γυναίκες με συγγενείς πρώτου βαθμού με καρκίνο
- Σε γυναίκες φορείς μετάλλαξης στα ογκογονίδια BRCA1 & BRCA2 Σε ασθενείς με πολύ πυκνούς μαστούς (DY)
- Όταν υπάρχουν ενθέματα μαστών σιλικόνης
- Όταν υπάρχουν διηθημένοι λεμφαδένες από καρκίνο και δεν ανευρίσκεται η πρωτοπαθής βλάβη
- Για αποκλεισμό άλλων εστιών, σε πυκνούς μαστούς, όταν σχεδιάζεται συντηρητική χειρουργική επέμβαση διατήρησης των μαστών
- Για την εκτίμηση της ανταπόκρισης στη θεραπεία
- Εκτίμηση για τυχόν παραμονή υπολειμματικής νόσου, όταν τα όρια εκτομής είναι διηθημένα
- Διαφοροδιάγνωση καρκίνου από τον ουλώδη ιστό σε ασθενείς που έκαναν συντηρητική χειρουργική επέμβαση

Η μαγνητική τομογραφία μαστών πρέπει να συνδυάζεται με μαστογραφία, υπέρηχο και κλινική εξέταση μαστών για να έχει μεγάλη διαγνωστική ακρίβεια Η αξονική τομογραφία στον έλεγχο των μαστών γίνεται για το σχεδιασμό των πεδίων για τη μετεγχειρητική χορήγηση επικουρικής ακτινοθεραπείας (απεικόνιση, μέτρηση της έκτασης και του βάθους μαστού, για τη θέση της ογκεκτομής και τη θέση αφαίρεσης του όγκου και για έλεγχο του πάχους του θωρακικού τοιχώματος).
Η αξονική μαστών έχει μεγάλη δόση ακτινοβολίας, μικρή ευαισθησία και ειδικότητα και δεν δείχνει τις μικροαποτιτανώσεις. Αξονικές, όμως μπορεί να γίνονται στην άνω και κάτω κοιλία για έλεγχο τυχόν μεταστατικής νόσου. Μην κάνετε αξονική τομογραφία μαστών. Έχει πολύ ακτινοβολία.
Το PET CT SCAN (Positron Emission Tomography) χρησιμοποιείται για την επιβεβαίωση του πρώιμου και μεταστατικού καρκίνου του μαστού. Είναι μοριακή λειτουργική διαγνωστική μέθοδος που χρησιμοποιεί την ουσία 18-φλουορο-δεοξυφλουρογλυκόζη (FDG) για να ανιχνεύσει τον αυξημένο μεταβολισμό που παρατηρείται σε καρκινικά κύτταρα. Η ουσία καθηλώνεται σε περιοχές αυξημένου μεταβολισμού και κατανάλωσης γλυκόζης.
Η ευαισθησία του PET στην ανάδειξη της πρωτοπαθούς νόσου κυμαίνεται μεταξύ 94-96% και η ειδικότητα είναι 77-100%. Σε όγκους κάτω από 1 εκατοστό η ευαισθησία πέφτει κάτω από 25%. Το PET είναι ικανό να δείξει αν υπάρχει πολυεστιακή νόσος. Επίσης, το PET ανιχνεύει νόσο στους έσω μαστικούς λεμφαδένες, είναι καλό στη διάγνωση απομακρυσμένης νόσου και στον έλεγχο της αποτελεσματικότητας της θεραπείας.
Το PET CT SCAN όταν γίνεται από έμπειρο και ειδικευμένο ιατρό είναι πολύ χρήσιμο για την διάγνωση και την παρακολούθηση των ασθενών με καρκίνο του μαστού. Το SPECT scan (Single Photon Computer Tomography Scan) χρησιμοποιείται για την ανεύρεση του λεμφαδένα φρουρού που είναι ο πρώτος μασχαλιαίος λεμφαδένας που πρώτος υποδέχεται το λεμφικό δίκτυο του μαζικού αδένα και γίνεται με χρήση Τεχνητίου 99m sulfurcolloid και στυλεού ανίχνευσης γ-ακτινοβολίας (Lymphoscintigraphy with gamma probe sentinel node biopsy).

Δεν πρέπει να γίνεται άσκοπη αφαίρεση λεμφαδένων μασχάλης αν δεν έχει διηθηθεί ο λεμφαδένας φρουρός. Επίσης, σε ένδειξη από το ιστορικό και την κλινική εξέταση μπορεί να γίνει σπινθηρογράφημα μαστού με χρήση τεχνητίου 99m-MIBI για διάκριση της καλοήθους ή κακοήθους φύσης μιας ανώμαλης αλλοίωσης που έχει βρεθεί στην μαστογραφία και υπάρχει αμφιβολία και η ασθενής δεν θέλει να υποβληθεί σε βιοψία, όπως και σπινθηρογράφημα οστών για έλεγχο μεταστατικής νόσου.
Αξιολογήστε το σπινθηρογράφημα οστών με βάση το ιστορικό της ασθενούς (λήψη φαρμάκων που δρουν στον μεταβολισμό των οστών), τη μέτρηση της οστικής πυκνότητας και την αλκαλική φωσφατάση αίματος (το σπινθηργράφημα οστών ανιχνεύει οστεοβλαστική δραστηριότητα). Απαιτείται μεγάλη ιατρική εμπειρία και εκπαίδευση για την ερμηνεία των αποτελεσμάτων στα σπινθηρογραφήματα.Το λεπτομερές ιατρικό ιστορικό θα βοηθήσει πολύ.
Με την κυτταρολογική εξέταση με παρακέντηση με λεπτή βελόνη αναζητείται κυτταροβρίθεια, απώλεια της κυτταρικής συνοχής, μεγέθυνση πυρήνων και ανώμαλα όρια αυτών, παρουσία μεμονωμένων καρκινικών κυττάρων και άτακτη και πολυάριθμη συρροή κυττάρων. Μπορεί να γίνει και στερεοτακτική παρακέντηση με λεπτή βελόνη με τη βοήθεια υπερήχων ή μαστογράφου.
Αν και η ευαισθησία της μεθόδου κυμαίνεται από 78-99%, υπάρχει ένα ποσοστό 1-3% ψευδώς θετικών αποτελεσμάτων, ένα ποσοστό ψευδώς αρνητικών αποτελεσμάτων (1-8%) και πάρα πολλά μη διαγνωστικά και αμφισβητούμενα δείγματα, εκτός του ότι ειδικές μορφές καρκίνου, όπως ο θηλώδης, ο σωληνώδης, το DCIS κ.ά δεν ανιχνεύονται με την κυτταρολογική εξέταση με λεπτή βελόνη.
Τα ψευδώς αρνητικά αποτελέσματα στις παρακεντήσεις με λεπτή βελόνηοφείλονται στην απειρία του γιατρού που κάνει την παρακέντηση, στο μικρό μέγεθος ή την εν τω βάθει εντόπιση της βλάβης, σε κακό χειρισμό και κακή προετοιμασία του υλικού παρακέντησης και σε λήψη αιμορραγικού υλικού από τρώση αγγείου, εκτεταμένη δεσμοπλασία, νέκρωση ή κυστική μεταβολή.
Τα αποτελέσματα της κυτταρολογικής εξέτασης υλικού παρακέντησης με λεπτή βελόνη (FNA) ταξινομούνται σε C0 (απουσία κυττάρων και ανεπιτυχής παρακέντηση, C1 (ανεπαρκές υλικό για διάγνωση), C2 (κύτταρα ενδεικτικά καλοήθους αλλοίωσης), C3 (άτυπα κύτταρα, μάλλον καλοήθεια, επανεκτίμηση), C4 (υλικό ύποπτο κακοήθειας), C5 (κακοήθεια).
Η κυτταρολογική με λεπτή βελόνη δεν παρέχει πληροφορίες ιστολογικής εξέτασης, δεν κάνει διάκριση μεταξύ μη διηθητικού και διηθητικού καρκίνου, έχει μεγάλο ποσοστό ψευδώς θετικών αποτελεσμάτων σε επιθηλιακή υπερπλασία και θήλωμα και απαιτείται μεγάλη εμπειρία για τη σωστή ερμηνεία του αποτελέσματος και το κυριότερομπορεί να εμφυτεύσει καρκινικά κύτταρα κατά μήκος της διαδρομής της βελόνης.
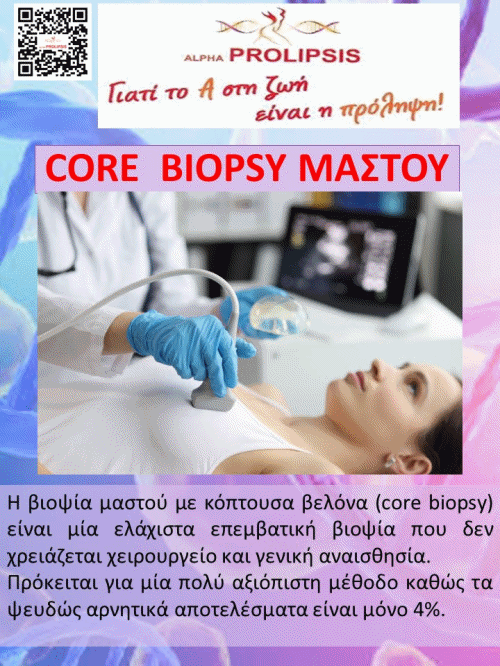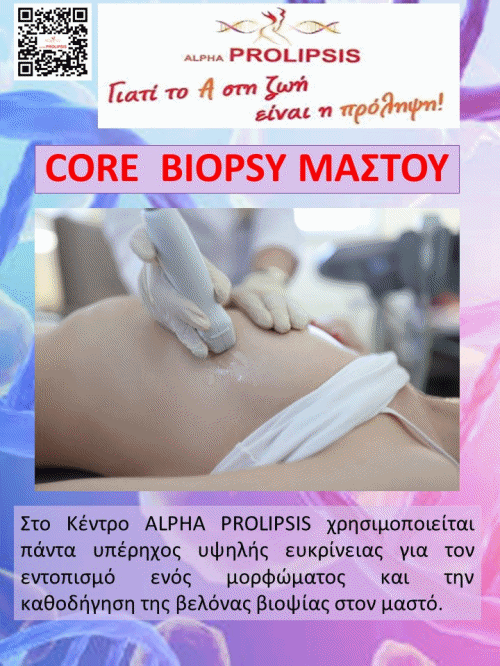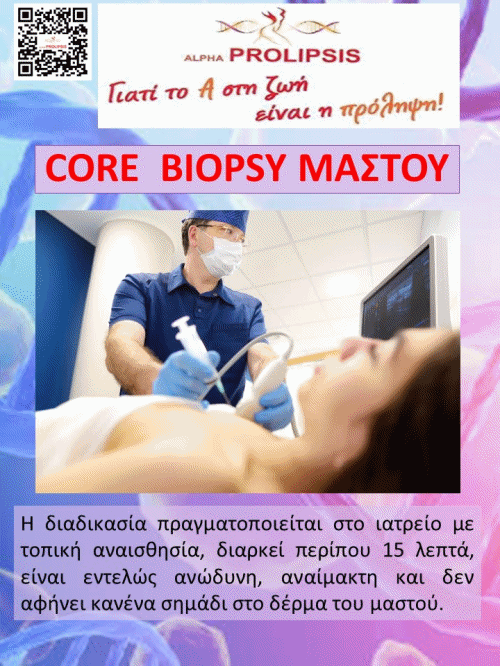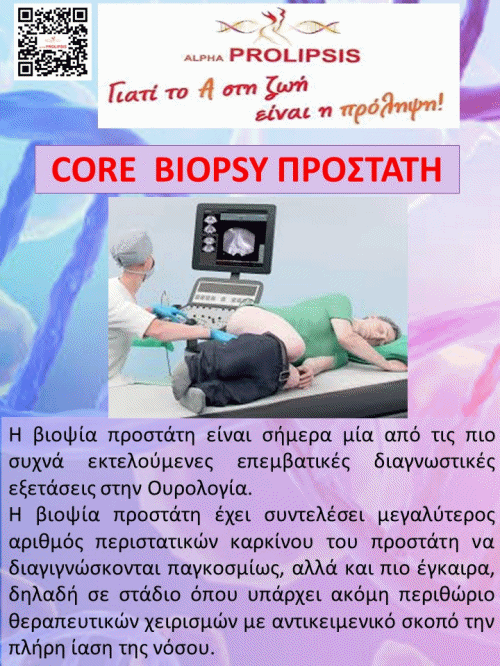
Στην βιοψία με κόπτουσα βελόνα (Core Needle Biopsy) δίνονται πληροφορίες για την ιστολογική εξέταση, όμως είναι τραυματική μέθοδος, δύσκολα αποδεκτή από την ασθενή και μπορεί να εμφυτεύσει καρκινικά κύτταρα κατά μήκος της διαδρομής της βελόνης και σε εκτεταμένες αλλοιώσεις υπάρχει πιθανότητα λήψεως ανεπαρκούς δείγματος.
H βιοψία με Mammotome (Stereotactic Vacum Assisted Breast Biopsy) είναι αρκετά επεμβατική μέθοδος, δεν την αποδέχεται εύκολα η ασθενής, απαιτεί τοπική αναισθησία, υπάρχει ο κίνδυνος να εμφυτευτούν καρκινικά κύτταρα στη διαδρομή, μπορεί να προκληθεί αιμάτωμα, δεν μπορεί να γίνει σε υποθηλαία βλάβη ή σε βλάβη κοντά στο θωρακικό τοίχωμα, γιατί μπορεί να προκληθεί πνευμοθώρακας, υπάρχουν μεγάλα ποσοστά ψευδώς αρνητικών αποτελεσμάτων, ιδίως σε εκτεταμένες μικροασβεστώσεις και δεν αναγνωρίζονται γιατί καταστρέφονται
ΟΙ περιοχές διήθησης με DCIS (μη διηθητικός καρκίνος). Τέλος, στερεοτακτικά μπορεί να αφαιρεθεί πλήρως η βλάβη, χωρίς να γίνει εκτομή της για βιοψία με κυλινδρική κάνουλα εκτομής. Η μέθοδος είναι πολύ καλή όταν γίνεται από πολύ πεπειραμμένους ιατρούς, όταν το μέγεθος της βλάβης είναι αρκετά μικρότερο από τη διάμετρο του κυλίνδρου εκτομής, ώστε να υπάρχουν υγιή όρια εκτομής.
Δεν μπορεί να γίνει σε υποθηλαίες βλάβες και σε βλάβες κοντά στο θωρακικό τοίχωμα, στο έσω ημιμόριο και κοντά στις πλευρές γιατί μπορεί να προκληθεί πνευμοθώρακας. Αν η εκτομή δεν γίνει σε υγιή όρια υπάρχει ο κίνδυνος διασποράς των καρκινικών κυττάρων και υπάρχει μεγάλος κίνδυνος πρόκλησης αιματώματος.
Ενημερωθείτε για τις προσφορές του Κυτταρολογικού Κέντρου ΑLPHA PROLIPSIS στο τηλ 2106980565 και κλείστε online το δικό σας ραντεβού