Το μελάνωμα είναι ο πιο φονικός καρκίνος του δέρματος. Είναι λιγότερο συνηθισμένος από τοβασικοκυτταρικό καρκίνοκαι τον καρκίνο από πλακώδη κύτταρα, αλλά η συχνότητα του αυξάνεται και ο αριθμός των νέων περιστατικών μελανώματος διπλασιάζεται τα 20 τελευταία χρόνια. Πάνω από 50.000 Ευρωπαίοι κάθε χρόνο ανακαλύπτουν ότι μια αθώα ελιά (σπίλος) έγινε επιθετικός καρκίνος στο δέρμα τους.
Το μελάνωμα είναι ένας καρκίνος του δέρματος που προέρχεται από τα μελανοκύτταρα, τα κύτταρα που παράγουν μελανίνη. Σε αντίθεση με καρκίνους του δέρματος, που προέρχονται από τακερατινοκύτταρα και έχουν βραδεία τάση ανάπτυξης, το μελάνωμα έχει επιθετική συμπεριφορά η οποία μπορεί να αποβεί μοιραία αν η διάγνωση δεν γίνει έγκαιρα. Συμπτώματα Η έγκαιρη αντιμετώπιση στα πρώτα στάδια της νόσου οδηγεί σε επιτυχή θεραπεία στο 85% των ατόμων με μελάνωμα. Όταν ο όγκος έχει επεκταθεί βαθιά μέσα στο δέρμα ή έχει εξαπλωθεί σε λεμφαδένες ή άλλα όργανα, το ποσοστό 5ετούς επιβίωσης είναι περίπου 30%. Σημεία και συμπτώματα: Ένας σπίλος (ελιά) που αλλάζει χρώμα, μέγεθος ή υφή. Ένας σπίλος που αιμορραγεί ή βγάζει νέες τρίχες.

Μια μικρή αλλοίωση με ακανόνιστη περιφέρεια. Κόκκινες, άσπρες, μπλε ή μπλε-μαύρες κηλίδες στον κορμό ή στα άκρα. Γυαλιστεροί σφιχτοί, σαν θόλοι όγκοι οπουδήποτε στο δέρμα. Σκουρόχρωμες αλλοιώσεις στις παλάμες, στις πατούσες, στις άκρες των δακτύλων χεριών και ποδιών ή στους βλεννογόνους. Μια μεγάλη καφέ κηλίδα με πιο σκούρα στίγματα. Συχνότερα το μελανωμα εμφανίζεται στην πλάτη (κυρίως στους άνδρες) και τα κάτω άκρα (στις γυναίκες), περιοχές δηλαδή που είναι προφυλαγμένες κατά τη διάρκεια των χειμερινών μηνών και εκτίθενται απότομα σε έντονη ηλιακή έκθεση. Μπορεί, ωστόσο, να εμφανιστεί σε οποιοδήποτε σημείο του δέρματος, ακόμα και σε σημεία που είναι προφυλαγμένα από την ηλιακή έκθεση, όπως στοτριχωτό της κεφαλής και στους γλουτούς.
Τυπικά το μελάνωμα ξεκινά ανώδυνα από τα κύτταρα που παράγουν τη χρωστική ουσία μελανίνη. Περίπου το 70% των μελανωμάτων εμφανίζονται σε φυσιολογικό δέρμα και το 30% ξεκινούν από υπάρχοντες σπίλους (ελιές) που υφίστανται αλλαγή στο χρώμα, στο μέγεθος, γίνονται επώδυνοι ή προκαλούν κνησμό, αιμορραγία ή οίδημα. Το μελάνωμα εξαπλώνεται πρώτα στο γύρω δέρμα και στο στάδιο αυτό η θεραπεία έχει εξαιρετικά καλές πιθανότητες. Αν δεν αντιμετωπιστεί, ο όγκος εξαπλώνεται προς τα μέσα, σε άλλα σημεία του δέρματος, ή στους λεμφαδένες ή σε εσωτερικά όργανα.
Αιτίες Ορισμένοι σπίλοι επίσης τείνουν να μετατραπούν σε μελανώματα. Η υπεριώδης ακτινοβολία είναι η κύρια αιτία μελανώματος. Σε ορισμένες δυτικές χώρες, το σολάριουμ θεωρείται υπεύθυνο για το 5% των καρκίνων του δέρματος. Τα μεγαλύτερα ποσοστά μελανώματος στον κόσμο έχει η Αυστραλία η οποία δέχεται αρκετή ηλιακή ακτινοβολία ενώ το δέρμα πολλών κατοίκων της είναι ανοιχτόχρωμο. Ορισμένοι άνθρωποι έχουν το λεγόμενο σύνδρομο δυσπλαστικών σπίλων, δηλαδή έχουν ελιές που τείνουν να αυξάνουν σε μέγεθος με το πέρασμα του χρόνου και έχουν ένα ελαφρώς ανώμαλο σχήμα και χρώμα. Ο κίνδυνος ανάπτυξης μελανώματος σ’ αυτή την περίπτωση είναι μεγαλύτερος. Άλλοι παράγοντες κινδύνου είναι ο τύπος του δέρματος σας, τοιστορικό ηλιακών εγκαυμάτων, η κατάσταση της υγείας σας και οι γενετικοί παράγοντες.
Να σημειωθεί ότι ένα άτομο με ιστορικό μελανώματος έχει 10-15% πιθανότητα να αναπτύξει και δεύτερο μελάνωμα. Τύποι μελανώματος Τα μελανώματα χωρίζονται σε πέντε τύπους:
1. Επιφανειακά εξαπλούμενο μελάνωμα (surface spreading melanoma). Το επιφανειακό εξαπλούμενο μελάνωμα ευθύνεται για το 70% των περιστατικών μελανώματος και εμφανίζεται σε οποιαδήποτε ηλικία. Εμφανίζεται ως μικρή αλλοίωση με ακανόνιστα όρια. Το χρώμα της αλλοίωσης μπορεί να είναι κόκκινο, άσπρο, μπλε ή μαύρο-μπλε. Μπορεί να εμφανιστεί οπουδήποτε στο σώμα, αλλά συνηθέστερα εμφανίζεται στον κορμό ή στα άκρα. Αν προλάβετε το επιφανειακά εξαπλώμενο μελάνωμα στην επιδερμίδα, η πρόγνωση είναι άριστη. Σε δεύτερο στάδιο, το επιφανειακά εξαπλούμενο μελάνωμα αποκτά μια κάθετη φάση ανάπτυξης και διεισδύει στο δέρμα διηθώντας αιμοφόρα αγγεία και λεμφαγγεία αποκτώντας έτσι δυνατότητα μετάσταση.
2. Οζώδες μελάνωμα (nodular melanoma). Το οζώδες μελάνωμα είναι ο πιο επιθετικός τύπος μελανώματος. Εμφανίζεται ως γυαλιστερός, σφιχτός, θολωτός όγκος οπουδήποτε στο δέρμα. Συνήθως είναι μαύρος, αλλά μπορεί να είναι μπλε, γκρι, άσπρος, καφέ, μελαψός, κόκκινος ή στο χρώμα του δέρματος. Μπορεί να εξελκώνεται και να μην επουλώνεται πλήρως. Τα οζώδη μελανώματα αντιστοιχούν στο 10-15% των περιστατικών μελανώματος. Εμφανίζεται πιο συχνά στην ηλικία των 50-60 ετών και προσβάλλει σε διπλάσιο αριθμό τους άνδρες απ ότι τις γυναίκες. Εμφανίζεται συνήθως στο κεφάλι, στο λαιμό και στον θώρακα. Έχει χειρότερη πρόγνωση από το επιφανειακά εξαπλούμενο μελάνωμα. Φωτογραφίες βασικών τύπων
3. Μελάνωμα εφηλίδων (φακίδων) των άκρων (Acral lentiginous melanoma). Το μελάνωμα αυτό εμφανίζεται σαν σκούρες αλλοιώσεις (εφηλίδες ή φακίδες) στις παλάμες, στις πατούσες, στις άκρες των δακτύλων και στους βλεννογόνους. Αντιστοιχεί στο 10%των περιστατικών μελανώματος και είναι πιο συνηθισμένο σε μη Καυκάσιους.
4. Κακόηθες μελάνωμα εφηλίδος (Lentigo maligna melanoma). Το κακόηθες μελάνωμα εμφανίζεται σαν μεγάλη καστανωπή κηλίδα με πιο σκούρες κουκκίδες επάνω της σε δέρμα που έχει εκτεθεί στον ήλιο, όπως στο πρόσωπο, στα αφτιά, στα χέρια και στο επάνω μέρους του κορμού. Αντιστοιχεί στο 5% περίπου των περιστατικών μελανώματος. Συχνά προσβάλλει ηλικιωμένους και σχετίζεται με τη γήρανση του δέρματος. Μια μη καρκινική (καλοήθης) καστανωπή κηλίδα μπορεί να εμφανιστεί πολλά χρόνια, πριν γίνει καρκινική.
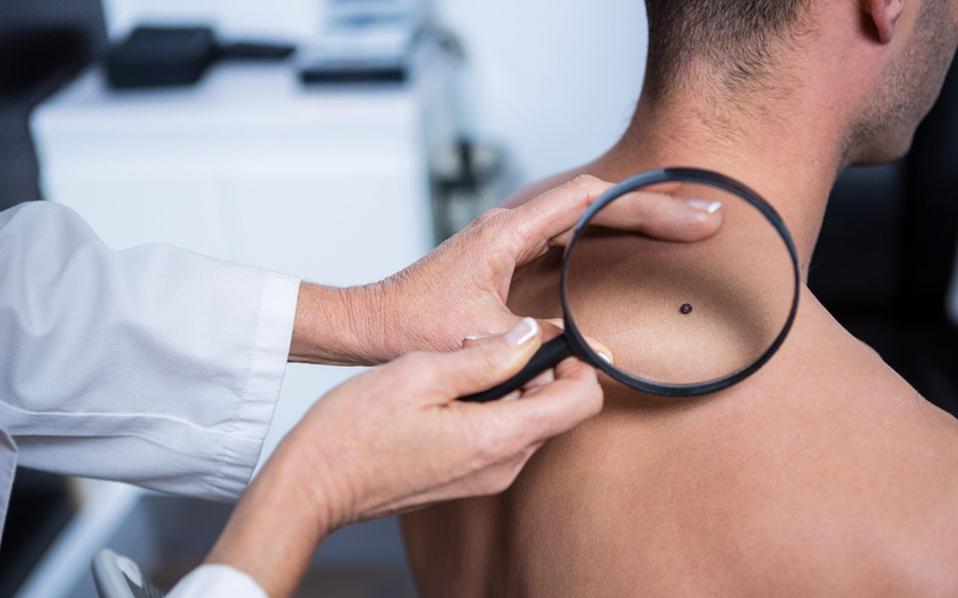
5. Αμελανωτικό μελάνωμα (Amelanotic melanoma). Χαρακτηρίζεται από αχρωματικό σκληρό ογκίδιο το οποίο συχνά παρουσιάζει πληγή. Διάγνωση – αυτοεξέταση Ο γιατρός σας μπορεί να υποψιαστεί το μελάνωμα με οπτική εξέταση και δερματοσκόπηση (εξέταση με ειδικό φακό που «φωτίζει» τις μικροσκοπικές λεπτομέρειες των σπίλων). Ο έλεγχος γίνεται επίσης με χρήση ψηφιακής φωτογράφισης και ανάλυσης από ηλεκτρονικό υπολογιστή.
Η μέθοδος αυτή ακολουθείται σε εξειδικευμένα κέντρα που σκοπεύουν στην ανίχνευση πιθανών αλλαγών σε σπίλους αυτούς (τέτοιο κέντρο μελανώματος υπάρχει π.χ. στο νοσοκομείο Ανδρέας Συγγρός, στην Αθήνα). Για να επιβεβαιώσει τη διάγνωση, ο γιατρός μπορεί θα πάρει ένα δείγμα ιστού δέρματος για εργαστηριακή εξέταση (βιοψία). Αν ο γιατρός σας υποψιάζεται ότι το μελάνωμα μπορεί να έχει εξαπλωθεί σε άλλα σημεία, μπορεί να ζητήσει και άλλες εξετάσεις στις οποίες περιλαμβάνονται πλήρης κλινική εξέταση, ακτινογραφία θώρακος και αξονική τομογραφία.
Μπορεί να ακολουθηθεί μια διερεύνηση, για να διαπιστωθεί αν ο καρκίνος έχει μπει στο λεμφικό σύστημα. To ABCD του Μελανώματος To μελάνωμα συχνά είναι ιάσιμο, αν εντοπιστεί νωρίς. Η αυτοεξέταση του δέρματος αποτελεί σημαντική μέθοδο πρόληψης. Πρέπει να βρίσκεστε σε ένα καλά φωτισμένο δωμάτιο χρησιμοποιώντας έναν ολόκληρο καθρέφτη και ένα φορητόκαθρέφτη. Κάθε ελιά η οποία εμφανίζει κάποια αλλαγή, θα πρέπει να μας βάλει σε υποψία.
Ύποπτοι σπίλοι είναι αυτοί που αλλάζουν σε μέγεθος σχήμα, χρώμα ή τα όρια. Επίσης αυτές πουαιμορραγούν ή παρουσιάζουν επίμονο κνησμό (φαγούρα). Ακολουθήστε αυτές τις οδηγίες αυτοεξέτασης που έχουν προσαρμοστεί από τις οδηγίες ABCD της Αμερικανικής Ακαδημίας Δερματολογίας, για να καθορίσετε αν ένας ασυνήθιστος σπίλος ή μια ύποπτη κηλίδα στο δέρμα σας μπορεί να είναι μελάνωμα.
- Α από το Asymmetry (Ασυμμετρία): Οι συμμετρικές στρογγυλές ή οβάλ βλάβες είναι συνήθως μη καρκινικές (καλοήθεις). Αναζητήστε ακανόνιστα σχήματα, όπου το μισό έχει διαφορετική μορφή από το άλλο μισό.
- Β από το Border (Ορια): Βλάβες με ακανόνιστα, οδοντωτά, σαν χτένι ή ακαθόριστα όρια χρειάζεται να ελεγχθούν.
- C από το Color (Χρώμα): Αναζητήστε βλάβες που έχουν πολλά χρώματα ή ανομοιόμορφη κατανομή χρώματος. Συχνά οι βλάβες με το ίδιο χρώμα παντού είναι καλοήθεις.
- D από το Diameter (Διάμετρος): Ζητήστε από το γιατρό σας να ελέγξει κάθε βλάβη με διάμετρο μεγαλύτερη από 6 χιλιοστά, όσο περίπου η διάμετρος μιας γόμας μολυβιού.
Οι άνδρες στους οποίους γίνεται διάγνωση μελανώματος έχουν μεγαλύτερο ποσοστό θνητότητας από ό,τι οι γυναίκες με την ίδια νόσο (ίσως επειδή οι γυναίκες διαπιστώνουν το μελανωμα στα πρώτα στάδια). Στάδια και θεραπεία Η αντιμετώπιση του μελανώματος απαιτεί τη συνδρομή πολλών ειδικοτήτων (ανάλογα με την περίπτωση), όπως δερματολόγου, πλαστικού χειρουργού και ογκολόγου. Η συνηθισμένη θεραπεία του μελανώματος είναι η χειρουργική αφαίρεση του όγκου μαζί με μεγάλη έκταση φυσιολογικού δέρματος. Καμιά φορά αφαιρούνται και οι παραπλήσιοι λεμφαδένες. Μπορεί να ακολουθήσει μεταμόσχευση δέρματος στο σημείο της εγχείρησης.
Η χειρουργική προσέγγιση γίνεται συνήθως σε δύο φάσεις. Πρώτα αφαιρείται το μελανωμα και γίνεται ιστολογική εξέταση. Αφού επιβεβαιωθεί ότι πρόκειται για μελάνωμα, γίνεται συμπληρωματική αφαίρεση για καλύτερο καθαρισμό της περιοχής. Αν η ιστολογική εξέταση δείξει αυξημένη διείσδυση στο δέρμα, πολλά κέντρα προχωρούν στη βιοψία λεμφαδένα «φρουρού» προκειμένου να εξετάσουν αν έχουν προσβληθεί οι γειτονικοί λεμφαδένες. Σε περίπτωση που υπάρχει προσβολή λεμφαδένων, γίνεται λεμφαδενικός καθαρισμός (ολική αφαίρεση) και ο ασθενής τίθεται σε προφυλακτική θεραπεία με ιντερφερόνη. Αν ο καρκίνος έχει εξαπλωθεί σε άλλα όργανα, μπορεί να χρειαστεί επιπλέον θεραπεία με χημειοθεραπεία και ακτινοθεραπεία.
Η ιστολογική εξέταση καθορίζει το στάδιο του μελανώματος. Αυτό γίνεται με τη μέτρηση του βάθους στο οποίο έχει φτάσει μέσα στο δέρμα και ανάλογα με το εάν υπάρχει μετάσταση στους παρακείμενους λεμφαδένες ή σε άλλα όργανα του σώματος. Όταν καθοριστεί το στάδιο, σχεδιάζεται η θεραπεία, λαμβάνοντας υπόψη την ηλικία και την υγεία του πάσχοντα. Το πάχος του μελανώματος μετριέται μικροσκοπικά σε χιλιοστά (mm) από την επιδερμίδα μέχρι το ακρότατο σημείο διήθησης του όγκου. Διακρίνονται τα εξής εύρη παχών: κάτω από 0,75 χιλιοστά 0,76-1,50 χιλιοστά 1-51-3,99 χιλιοστά πάνω από 4 χιλιοστά
Τα παραπάνω είναι τα στάδια μελανώματος κατά Breslow.Στα μελανώματα που είναι κάτω από 0,75 χιλιοστά το προσδόκιμο της πενταετούς επιβίωσης είναι πολύ υψηλό. Η μακροπρόθεσμη παρακολούθηση του μελανώματος περιλαμβάνει περιοδικές ιατρικές εξετάσεις για τη διερεύνηση πιθανής υποτροπής του καρκίνου.