Η πρόληψη του καρκίνου του τραχήλου της μήτρας περιλαμβάνει την πρωτογενή και δευτερογενή πρόληψη Η πρωτογενής πρόληψη που αντιπροσωπεύεται από τον εμβολιασμό στοχεύει στην πρόληψη ανάπτυξης της νόσου μέσω της πρόληψης της λοίμωξης από τον Ιό των Ανθρώπινων Θηλωμάτων (HPV) Η δευτερογενής πρόληψη με την εξέταση κατά Παπανικολάου, στοχεύει στην προ-συμπτωματική διάγνωση ή στη διάγνωση προκαρκινικών αλλοιώσεων ή καρκίνου σε όσο το δυνατόν πιο πρώιμο στάδιο. Η αιτιολογική συσχέτιση του ιού των ανθρώπινων θηλωμάτων (HPV) με τον καρκίνο του τραχήλου της μήτρας και άλλα σοβαρά νοσήματα Σήμερα είναι επιστημονικά τεκμηριωμένο ότι ο ιός HPV είναι ο απαραίτητος αιτιολογικός παράγοντας για την ανάπτυξη του καρκίνου τραχήλου μήτρας.
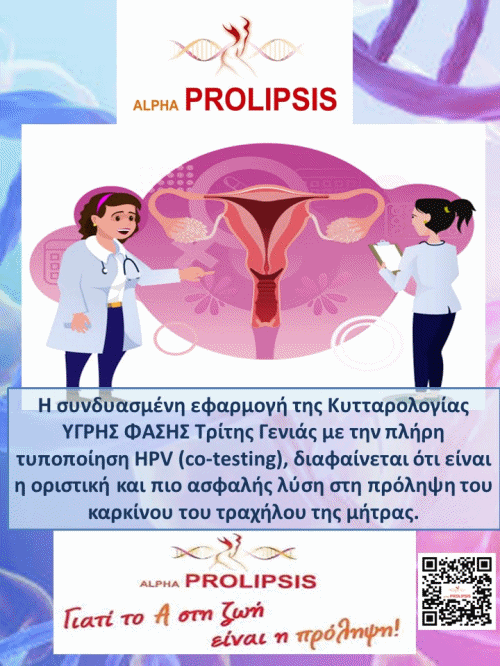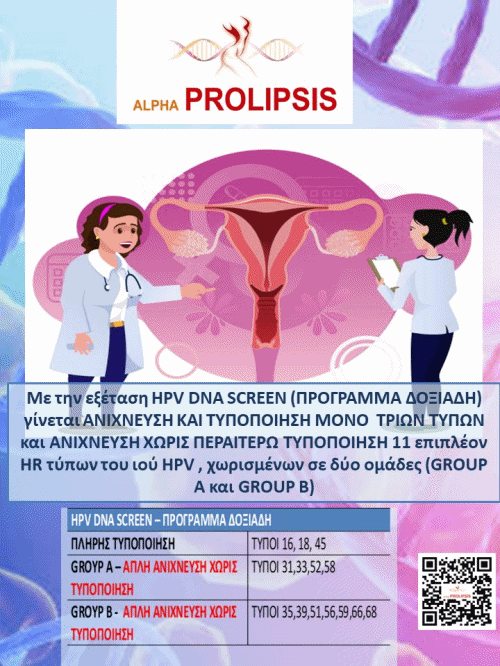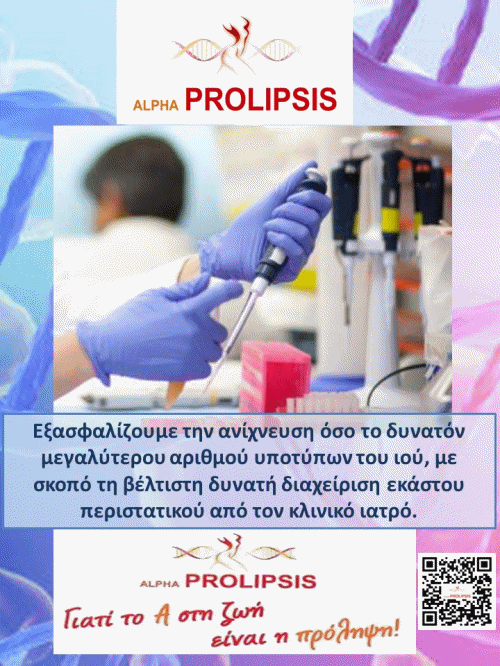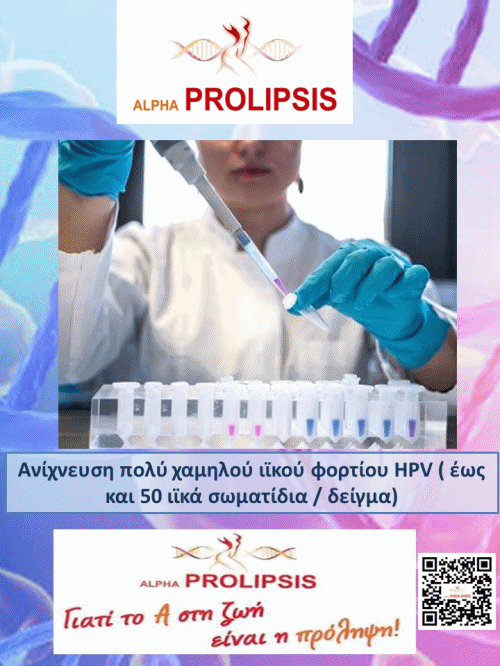
Με βάση τα στοιχεία από το IARC (International Agency for Research on Cancer) 14 τύποι του ιού HPV (16,18,31,33,35,39,45,51,52,56,58,59,66 και 68) σχετίζονται αιτιολογικά με την εμφάνιση καρκίνου τραχήλου μήτρας Η λοίμωξη από τον ιό HPV ενέχεται, εκτός από τον καρκίνο τραχήλου μήτρας, στον οποίο είναι αναγκαίος αιτιολογικός παράγοντας, και στις περισσότερες μορφές άλλων μορφών καρκίνου, οι οποίες δε μπορούν να προληφθούν με την εξέταση κατά Παπανικολάου, όπως καρκίνο αιδοίου, κόλπου, πέους, πρωκτού, ενώ είναι το αίτιο και των γεννητικών κονδυλωμάτων. Ο ίδιος ιός φαίνεται ότι ευθύνεται και για ορισμένες μορφές καρκίνου στοματικής κοιλότητας, φάρυγγα, και λάρυγγα.
Ιδιαιτερότητες HPV λοίμωξης
Ο ιός HPV μεταδίδεται, κυρίως, μέσω της σεξουαλικής οδού, έχει μεγάλη μεταδοτικότητα και δεν υπάρχει τρόπος αποτελεσματικής προστασίας, καθώς ούτε το προφυλακτικό μπορεί να αποτρέψει πλήρως τη λοίμωξη, με αποτέλεσμα τα τελευταία χρόνια να έχει αυξηθεί ραγδαία η συχνότητα του. Από τον ιό HPV κινδυνεύει κάθε σεξουαλικά ενεργή γυναίκα ανεξαρτήτου ηλικίας. Υπολογίζεται ότι 8 στις 10 γυναίκες θα εκτεθούν στον ιό κάποια στιγμή της ζωής τους. Περισσότερο κινδυνεύουν οι νεαρές γυναίκες ηλικίας 15 – 26 ετών, καθώς η μόλυνση από τον ιό HPV εμφανίζεται συχνότερα στην ηλικία αυτή.
Η λοίμωξη από τον ιό HPV στον τράχηλο της μήτρας στις περισσότερες περιπτώσεις (90%) υποστρέφει, χωρίς καμία παρέμβαση. Αν δεν υποστρέψει, προκαλεί καταρχήν προκαρκινικές βλάβες οι οποίες μπορεί να απαιτήσουν χειρουργική επέμβαση ή άλλου τύπου θεραπεία. Οι προκαρκινικές βλάβες του τραχήλου της μήτρας εάν δεν αντιμετωπιστούν αποτελεσματικά μπορεί να εξελιχθούν σε καρκίνο σε 12-15 χρόνια κατά μέσο όρο. Επιδημιολογικά δεδομένα και επιπτώσεις του καρκίνου τραχήλου μήτρας 1. Κάθε χρόνο διαγιγνώσκονται περίπου 33.000 νέα περιστατικά διηθητικού καρκίνου τραχήλου μήτρας στην Ευρώπη.
Με βάση δε τη θνησιμότητα της νόσου (15.000 θάνατοι στην Ευρώπη ετησίως), ο καρκίνος του τραχήλου της μήτρας είναι, μετά τον καρκίνο του μαστού, ο δεύτερος καρκίνος με την υψηλότερη θνησιμότητα στις γυναίκες ηλικίας 35 έως 44 ετών). 2. Στην Ελλάδα, μέχρι σήμερα δεν υπάρχει οργανωμένο δίκτυο καταγραφής των επιδημιολογικών δεδομένων του καρκίνου. Παρόλα αυτά, από δεδομένα εγγραφών στη Βάσης Δεδομένων Υγείας του ΟΟΣΑ (OECD Health Data), προκύπτει ότι στην Ελλάδα η επίπτωση του καρκίνου του τραχήλου της μήτρας κατά την χρονική περίοδο 2000-2005 ήταν 9,3/100.000 γυναίκες και η θνησιμότητα ήταν 1,8/100.000 γυναίκες. 3.
Η σύγχρονη πρακτική αντιμετώπιση του διηθητικού καρκίνου του τραχήλου της μήτρας που περιλαμβάνει ανάλογα με το στάδιο της νόσου, χειρουργική επέμβαση ακτινοθεραπεία και χημειοθεραπεία, έχει οδηγήσει σε βελτίωση της πενταετούς επιβίωσης του καρκίνου του τραχήλου της μήτρας. Ωστόσο, σύμφωνα με τη International Federation of Gyneacologists – Obstetricians (FIGO), η πενταετής επιβίωση του προχωρημένου καρκίνου του τραχήλου της μήτρας παραμένει χαμηλή. (Stage III: 33,3% - 38,7% και Stage IV: 9,4%-17,1% αντίστοιχα). 4. Έχει υπολογιστεί επίσης ότι στην Ευρώπη* 554.000 γυναίκες διαγιγνώσκονται ετησίως με χαμηλού βαθμού προκαρκινικές τραχηλικές αλλοιώσεις (CIN1) και 163.000 γυναίκες με υψηλού βαθμού προκαρκινικές αλλοιώσεις (CIN 2/3) Για την αντιμετώπιση των προκαρκινικών σταδίων απαιτείται χειρουργική αφαίρεση αυτών των βλαβών ή άλλου τύπου επεμβατική θεραπεία (laser, καυτηριασμό), καθώς και στενή ιατρική παρακολούθηση επί μακρό χρονικό διάστημα. Οι επεμβάσεις αυτές δύναται να διαταράξουν τη λειτουργική ακεραιότητα του τραχήλου της μήτρας και να προκαλέσουν πιθανές συνέπειες στην γονιμότητα και στην έκβαση μιας μελλοντικής κύησης. Πέραν όμως της επιβάρυνσης της υγείας της γυναίκας, τόσο τα προκαρκινικά στάδια όσο και ο ίδιος ο καρκίνος συνεπάγονται ψυχολογικές και κοινωνικές επιπτώσεις (αρνητικά συναισθήματα, διάταραξη σεξουαλικής ζωής, αρνητική επίδραση σε διαπροσωπικές σχέσεις κλπ). Αναγκαιότητα εμβολιασμού και σε ποιες ομάδες

Η λοίμωξη από τον ιό δεν μπορεί να θεραπευθεί, μπορεί όμως να προληφθεί με τον εμβολιασμό έναντι του HPV. Σήμερα διατίθενται δύο εμβόλια (διδύναμο και τετραδύναμο) που προστατεύουν από τους πιο συχνούς ογκογόνους τύπους του ιού και το ένα από αυτά (τετραδύναμο) προστατεύει και από τους συχνότερους τύπους που προκαλούν γεννητικά κονδυλώματα. Η υψηλή αποτελεσματικότητα και η ασφάλεια των εμβολίων έναντι του HPV είναι σήμερα τεκμηριωμένη μέσα από την εμπειρία των εκατομμυρίων γυναικών που έχουν εμβολιασθεί σε όλο τον κόσμο και την πολύ αυστηρή παρακολούθηση του εμβολιασμού από έγκυρους διεθνείς επιστημονικούς φορείς. Ο εμβολιασμός απευθύνεται σε όλες τις γυναίκες από την ηλικία των 12 έως 26 ετών, γίνεται ανεξάρτητα από την έναρξη ή όχι των σεξουαλικών επαφών και είναι δωρεάν για όλες αυτές τις ηλικίες.
Ο εμβολιασμός έναντι του HPV σε ηλικία 12 έως 15 ετών συνιστάται ως εμβολιασμός ρουτίνας. Η ηλικία αυτή με αιχμή την ηλικία των 12 ετών, είναι η περίοδος όπου ολοκληρώνεται όλη η σειρά των εμβολίων του εθνικού προγράμματος εμβολιασμών, καθώς η ανταπόκριση στους εμβολιασμούς είναι η βέλτιστη και η συμμόρφωση των εφήβων στις ιατρικές συστάσεις υψηλή. Στις έφηβες και νεαρές γυναίκες 16-26 ετών, που δεν έχουν εμβολιασθεί στην ηλικία των 12-15 ετών, συνιστάται να εμβολιαστούν άμεσα, για να προλάβουν να μην μολυνθούν από τους τύπους υψηλού κινδύνου, που προλαμβάνει το εμβόλιο. Τα κορίτσια αυτά βρίσκονται μέσα στην ηλικιακή ζώνη αιχμής της λοίμωξης, και επομένως κάθε μελλοντική επαφή μπορεί να μεταδώσει κάποιον τύπο του ιού. *25 Κράτη Μέλη, συν Ισλανδία, Νορβηγία, Ελβετία Συνδυασμός πρωτογενούς και δευτερογενούς πρόληψης
Η εφαρμογή της απλής εξέτασης κατά Παπανικολάου, έχει οδηγήσει σε σημαντική μείωση του καρκίνου του τραχήλου της μήτρας, ειδικά στις χώρες που εφαρμόζεται συστηματικά. Ο συνδυασμός δε με μοριακές τεχνικές ( HPV-DNA test, mRNA test ), που διαθέτει η Κλινική Κυτταρολογία, έχει σαν σκοπό την πλήρη εξάλειψή του. Η εξέταση κατά Παπανικολάου πρέπει να εφαρμόζεται συστηματικά και στις γυναίκες που έχουν εμβολιασθεί. Η κυτταρολογική εξέταση του ενδοτραχήλου για την διάγνωση του αδενοκαρκινώματος γίνεται με ψήκτρα που θεωρείται ειδική λήψη. Σε μελέτες μαζικού ελέγχου γυναικών με τεστ Παπανικολάου, η ευαισθησία της διάγνωσης φαίνεται να περιορίζεται για λόγους που αφορούν στην λήψη του επιχρίσματος από τον ενδοτράχηλο ή σε φυσικά ανατομικά αίτια.
Οι τύποι 16 και 18 του ιού, που περιλαμβάνονται στα εμβόλια, ενοχοποιούνται για το αδενοκαρκίνωμα του ενδοτραχήλου. Τα εμβόλια έναντι του HPV που κυκλοφορούν σήμερα δεν παρέχουν πλήρη προστασία έναντι όλων των τύπων του ιού που προκαλούν καρκίνο. Οι 2 ογκογενετικοί τύποι (HPV 16 και 18), για τους οποίους τα εμβόλια έχουν τη μέγιστη αποτελεσματικότητα, ευθύνονται για το 70-74% των καρκίνων του τραχήλου της μήτρας. Ο εμβολιασμός σε γυναίκες που έχουν ήδη μολυνθεί από κάποιον τύπο που καλύπτουν τα εμβόλια, παρέχει προστασία για τους υπόλοιπους τύπους στους οποίους η γυναίκα δεν έχει εκτεθεί. Και σε αυτές τις γυναίκες η δευτερογενής πρόληψη με την εξέταση κατά Παπανικολάου είναι απολύτως απαραίτητη. Θα πρέπει να λάβουμε υπ όψιν ότι η επιδημιολογική μείωση της επίπτωσης του καρκίνου του τραχήλου της μήτρας μέσω των εμβολιαστικών προγραμμάτων των νέων κοριτσιών θα απαιτήσει αρκετά χρόνια. Ο εμβολιασμός έναντι του ιού HPV και ο τακτικός έλεγχος με εξέταση κατά Παπανικολάου συναποτελούν την ολοκληρωμένη προστασία έναντι των σοβαρών νοσημάτων που προκαλεί ο ιός HPV.
Ενημερωθείτε για τις προσφορές του Κυτταρολογικού Κέντρου ΑLPHA PROLIPSIS στο τηλ 2109756566 και κλείστε online το δικό σας ραντεβού